L’industrie du médicament : entre science, rentabilité et éthique

Recherche et développement : un contexte toujours plus exigeant
Le fondement de l’industrie est l’innovation, qui n’est pas seulement l’accumulation de connaissances ou la possibilité de produire des choses nouvelles, mais la capacité de produire à une échelle industrielle des produits qui apportent une valeur telle que des gens soient prêts à payer pour cette innovation.
Les coûts de développement d’un nouveau médicament sont devenus gigantesques, en particulier pour deux raisons :
-
Le financement de la santé
L’immensité même des besoins médicaux fait qu’ils doivent être financés par des systèmes de gestion collective. Le payeur n’étant pas le consommateur, il est extrêmement exigeant sur la valeur de l’innovation, qui est seule capable de répondre à la demande de santé.
-
L’importance de la sécurité sanitaire
Il existe une prise de conscience de plus en plus forte des risques iatrogènes, et des crises de santé publique auxquelles ils peuvent mener, ce qui fait que l’exigence en termes de santé individuelle évolue.
Seules de très grandes entreprises sont capables de supporter cette charge financière, ce qui amène à une consolidation de l’industrie qui a déjà commencé, bien que le marché reste encore assez atomisé (le n° 1 du secteur, Pfizer-Pharmacia, ne représente que 10 à 11 % du marché).
De plus, l’exigence plus grande sur le prix des médicaments incite à identifier plus précisément les populations de malades qui bénéficient véritablement d’un médicament, afin d’obtenir des taux de réponse beaucoup plus élevés, sur une cible de patients plus restreinte : on peut imaginer à terme, grâce à la pharmaco-génétique (qui permet une segmentation fine des populations éligibles sur la base des caractéristiques de certains gènes de chaque individu) avoir des taux de réponse de plus de 80 % au lieu de 20 ou 30 %.
Ce phénomène mène à une réduction du nombre de malades susceptibles de bénéficier d’un médicament. Il est donc terriblement moteur pour la mondialisation, qui seule peut compenser la réduction du nombre de patients concernés dans chaque pays.
Afin d’espérer rentabiliser un jour l’investissement fait en R & D, l’avantage compétitif au cours du développement est la rapidité : il faut aller très vite, face à la pression de la concurrence, afin d’avoir un maximum d’années d’exclusivité avant que le brevet n’expire, ou avant l’arrivée de molécules meilleures.
Les très grandes entreprises ont une organisation extrêmement lourde, il faut en réinventer le fonctionnement en mettant en place un réseau de recherche, dans lequel seront liées à la fois des « entreprises dans l’entreprise » et des entreprises « extérieures ».
Il est en effet indispensable de faire appel à des sociétés spécialisées, notamment dans le développement clinique, qui est le plus cher et le plus long : ces sociétés sont seules capables de rassembler très rapidement, selon des critères de qualité contrôlés, des milliers, voire des dizaines de milliers de malades pour pouvoir avoir la démonstration à l’échelle mondiale du bon ratio efficacité/tolérance et coût/bénéfice, qui sont les critères déterminants de l’autorisation de mise sur le marché et du remboursement du médicament.
Aujourd’hui déjà se développent à l’intérieur de l’entreprise de nouvelles fonctions qui sont l’identification des nouvelles technologies, de nouveaux faits scientifiques extérieurs, et qui donnent aux grandes entreprises un rôle d’assembleur de compétences : il ne s’agit pas de sous-traiter la recherche, car il est nécessaire qu’en interne les gens soient capables de diriger et contrôler ces réseaux de compétences internes et externes, mais bien de repenser le fonctionnement de l’entreprise. On doit grâce à cette nouvelle organisation inventer la « nouvelle recherche », une nouvelle culture de recherche et de travail en équipe.
Atteindre la rentabilité : un objectif sous pression
Au terme d’un processus de R & D long et coûteux, les médicaments arrivent sur un marché sur lequel ils doivent faire faire à des défis multiples :
-
La concurrence de molécules développées par d’autres laboratoires
En effet, après avoir passé quinze ans à développer un médicament, on peut être rattrapé par un concurrent à tout moment. Une partie de la politique de R & D consiste d’ailleurs à décider si l’on cherche à être le premier sur un marché (produit « break-through »), arriver second ou troisième (produit « fast follower ») ou simplement faire plus tard une version déclinée de médicaments existants (produit « me too »). Il vaut en effet parfois mieux arriver en second, afin de tirer les leçons des expériences du premier. Cependant, cette attitude est risquée car la période de temps optimale pour arriver sur le marché est très limitée.
-
Le prix
Le prix comme les conditions de remboursement sont en effet étroitement surveillés, voire fixés par le tiers payeur, que ce soient des systèmes gouvernementaux comme en Europe, ou des systèmes d’assurances (HMOs) aux États-Unis.
-
La concurrence des génériques
Un brevet ayant une durée de vie de vingt ans, et le développement d’une molécule durant dix à quinze ans, la durée d’exclusivité offerte par le brevet est courte – même si des mécanismes réglementaires existent qui permettent de compenser la durée du développement. De plus, les systèmes de financement de la santé ayant des ressources limitées, les gouvernements font en sorte de promouvoir les médicaments génériques.
Aujourd’hui, dans les pays industrialisés, le ralentissement de la croissance économique fait que les systèmes de santé surveillent de près l’allocation de leurs ressources financières. De plus, il existe un décalage, comme pour les retraites, entre ceux qui produisent la richesse et ceux qui consomment de la santé, puisque 80 % des dépenses concernent les plus de 65 ans. Enfin, une partie de cette consommation est gaspillée. Ces trois facteurs font que l’on souhaite aujourd’hui « maîtriser les dépenses de santé ».
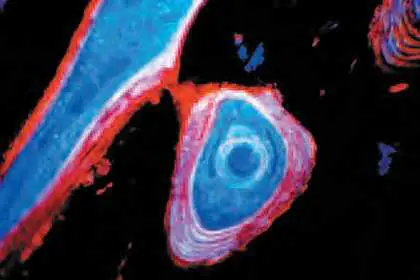
L’ostéomalacie est à l’adulte ce qu’est le rachitisme chez l’enfant. Cette affection est due à un défaut de calcification de la matrice protéique du tissu osseux. On voit en lumière polarisée qu’il existe ainsi une proportion anormale de matrice protéique non encore calcifiée (visible en rose) par rapport à l’os calcifié (en noir). Coloration par le vankossa avec recoloration par l’éosine. © INSERM, PHOTO MEUNIER P.J. P.R.
Cependant, il existe une appétence naturelle pour « plus de santé », santé à laquelle on accorde une part d’autant plus importante que l’on est riche : la consommation de santé est totalement corrélée à la richesse d’un pays. Il n’est pas possible d’empêcher les gens de s’enrichir et donc de consommer plus : la vraie bataille est donc celle de l’optimisation des dépenses de santé plutôt que de leur maîtrise, et cette optimisation passe par le bon usage du médicament.
Une bonne façon d’optimiser l’allocation des ressources est d’améliorer l’efficacité des médicaments. Pour cela, le travail de R & D doit aboutir à la définition de « bonnes pratiques médicales » qui incluent chaque médicament en définissant le type de malades, le moment, le contexte dans lequel il faut l’utiliser – plutôt que celui d’un concurrent. Le médecin est toujours celui qui décide face au patient, mais il décide sur la base des critères définis par ces directives.
Le rôle des équipes de vente est donc de faire connaître les directives et la place des produits de leur entreprise dans ces directives, en particulier les critères décrivant les malades qui en bénéficieront le plus.
Il ne s’agit plus de « vendre des pilules », mais de vendre un bénéfice thérapeutique dans le cadre de ces bonnes pratiques : l’efficacité du médicament dans ce cadre étant évidente, la prescription deviendra automatique.
Favoriser l’investissement dans la R & D est un enjeu de santé publique. Il faut donc faire en sorte que le système de santé rende possible le retour sur investissement fait par l’industrie.
Les brevets offrent à l’entreprise une période d’exclusivité qui protège cet investissement et des mécanismes existent pour que la période de protection soit suffisante. Cependant, il faudrait également que les molécules déjà sur le marché soient exploitées à leur potentiel maximum, lorsqu’elles ont un intérêt thérapeutique dans d’autres indications que l’indication initiale.
Ceci est rendu difficile par la notion de « prix de référence », selon laquelle les médicaments au sein d’un groupe de molécules « similaires » sont tous remboursés au même prix : il faut en effet investir énormément d’argent dans une molécule pour démontrer qu’elle a une application nouvelle, et donc une valeur de santé publique supérieure à celles de son groupe. Le fait qu’elle garde, malgré cette valeur supplémentaire, le même prix de remboursement que les autres, limite fortement l’intérêt de l’investissement nécessaire. Cette situation n’est donc pas optimale en termes de santé publique.
Pour que des vies puissent être sauvées
Toute personne a le droit à la vie et à la dignité. Or dans le domaine de la santé humaine, on doit s’en remettre dans une large mesure à l’industrie pharmaceutique, car si la recherche publique est indispensable et fournit la base scientifique sur laquelle s’appuie l’industrie, aucun médicament ne peut sortir en dehors d’une entreprise du médicament.
Une responsabilité considérable repose donc sur l’industrie, dont les dirigeants se sont révélés très mauvais en communication, ce qui fait que leur attitude est souvent critiquée, en particulier dans les domaines où l’économie de marché ne s’applique pas : maladies orphelines (marché trop petit), accès des pays en voie de développement aux médicaments existants, maladies négligées (population de malades non solvables).

Fabrication de gélules. Production en continue. Industrie pharmaceutique. © INSERM, PHOTO M. DEPARDIEU
Les maladies orphelines sont des maladies qui touchent un très petit nombre de patients, et qui ne sont par conséquent le sujet d’aucune recherche : il est en effet difficile de trouver des entreprises prêtes à investir pour trouver un médicament contre des maladies qui touchent quelques centaines ou milliers de personnes dans le monde.
Le problème de fond est qu’il s’agit là d’un drame humain individuel dépendant d’un financement collectif et que nous serons toujours dans cette contradiction. Il faut donc inventer un nouveau modèle, car on ne peut pas imaginer que les entreprises du médicament supportent entièrement cette charge, étant elles-mêmes dépendantes de financements privés.
Il y a heureusement aujourd’hui l’émergence d’un nouveau tissu de sociétés spécialisées dans ce type de maladies, en particulier grâce à une législation qui incite à la recherche dans ce domaine, et qui est désormais mise en œuvre en Europe, après les États-Unis et le Japon.
Mais dans les pays en voie de développement, la disponibilité de l’argent et des médicaments n’est pas le seul problème. Bien souvent on y meurt d’infections bénignes, pour lesquelles des médicaments existent à des prix dérisoires, mais auxquels les gens n’ont pas accès faute d’une politique et d’une infrastructure de santé.
L’exemple de la tuberculose illustre bien ce besoin, car le médicament doit être administré chaque jour pendant six mois. Afin de s’assurer du suivi du traitement, le seul moyen reconnu est l’approche « DOTS » (direct on site) : chaque malade est pris en charge par une personne qui chaque jour le voit physiquement prendre son médicament. Ce système a par exemple prouvé son efficacité à Paris avec le SAMU social et à New York. L’argent et le médicament ne font donc pas tout, l’infrastructure est essentielle. Ainsi, depuis deux ans, Aventis est prêt à financer en Afrique du Sud une telle approche, dans laquelle un réseau allant jusqu’à 500 000 personnes traitant chacune 3–4 personnes doit permettre de faire reculer la maladie. Cependant, les acteurs sur le terrain ont du mal à s’entendre pour commencer les opérations et le projet pourrait avancer encore plus vite, non pas par manque d’argent, mais faute d’une entente politique.
Au-delà de la bataille juridique sur les brevets ou le prix des médicaments :
- les génériques dans ce contexte ne sont pas une menace pour l’industrie, qui de toute façon n’espère pas vendre de médicaments dans ces pays,
- le manque d’infrastructures médicales est l’un des problèmes de la lutte contre le sida en Afrique.
Toute la charge ne peut pas reposer sur l’industrie, et les capitaux publics doivent également participer à la lutte contre la maladie dans les marchés non rentables. En particulier, les partenariats public/privé sont une excellente façon de fonctionner et le partenariat Aventis – Médecins sans frontières – Organisation mondiale de la santé qui a permis de progresser dans la lutte contre la trypanosomiase (maladie du sommeil) en Afrique est là pour le prouver. Grâce à ce type de partenariat, chaque entreprise peut apporter sa contribution sur un certain nombre de maladies, qui correspondent à son savoir-faire. Mais ceci doit être mis en œuvre sans démagogie, et de façon très concrète, pas seulement en distribuant de l’argent qui, sans infrastructures médicales et suivi opérationnel, n’apporte pas de bénéfice aux malades.
Les clés de l’amélioration du fonctionnement sont donc :
- dans la mise en place de nouvelles structures, en particulier des partenariats public/privé, car on ne peut s’en remettre exclusivement ni à la recherche publique ni à l’industrie. Il faut pour cela apprendre à travailler ensemble, et à respecter l’autre ;
- dans la communication : que les patrons assument leurs responsabilités et soient prêts à aller dans les médias répondre aux débats idéologiques, sans démagogie ni cynisme. Que l’on parle des faits, car les gens sont prêts à comprendre lorsqu’on leur explique la réalité très concrètement.
En conclusion
Il faut faire attention aux « fausses bonnes idées » et avoir le courage de voir la réalité telle qu’elle est : le décryptage du génome humain ne permet pas de trouver un médicament de façon instantanée, on ne peut pas étudier la toxicité à long terme des molécules en quelques semaines, il faudra toujours des capitaux très importants pour développer de nouveaux médicaments et l’industrie ne peut pas investir ces capitaux à perte.
Mais au-delà de la dimension industrielle, la dimension individuelle humaine est extrêmement importante, car si le médicament est un produit industriel, fruit de technologies de pointe, c’est toujours le génie du chercheur qui sait identifier le signal de l’inattendu qui fait que l’on débouche sur une découverte et c’est pour les malades le seul espoir de vivre, mieux et plus longtemps, en gardant leur dignité.